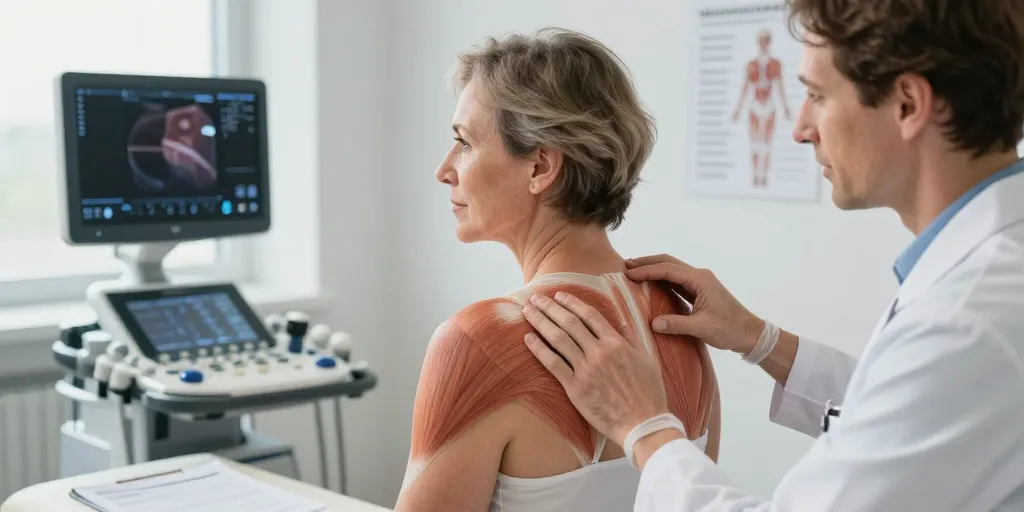
Douleur trapèze expliquée
- Tension myofasciale : localisée au trapèze supérieur, provoque raideur et douleur irradiée vers la tête et l’omoplate, souvent après journée statique.
- Diagnostic clinique : la palpation et les tests simples permettent d’identifier points gâchette et d’écarter causes neurologiques rapidement avec palpation ciblée.
- Traitement progressif : kinésithérapie, exercices et auto-massages restaurent mouvement et contrôle; techniques invasives réservées aux cas réfractaires et prévention ergonomique régulière.
Le réveil vous surprend avec une raideur au cou et à l’épaule qui ne cède pas après le café. Une douleur en casque peut apparaître après une journée d’écran ou une séance de musculation mal équilibrée. Vous cherchez une explication raisonnable plutôt qu’une étiquette vague et anxiogène. Ce malaise cache souvent une tension myofasciale localisée dans le trapèze supérieur qui irradie vers la tête ou la scapula. Il faudra comprendre les mécanismes et les options concrètes pour agir vite.
Le syndrome myofascial du trapèze expliqué en termes simples et anatomiques
Le rappel anatomique éclaire le morceau de réalité qui cause la douleur. La structure du trapèze et sa relation au fascia expliquent l’extension de la douleur vers la tête et l’omoplate.
Le trapèze supérieur et son rôle dans la posture et la transmission de la douleur
Le muscle trapèze supérieur stabilise l’épaule et participe aux mouvements cervicaux. Vous observez souvent une tension palpable au bord supérieur de l’épaule quand le muscle est hypertonique. Le trapèze supporte la charge. La compréhension simple de cette liaison structure fonction facilite un diagnostic pragmatique.
Les mécanismes myofasciaux et points gâchette responsables des douleurs chroniques
Le fascia enveloppe les muscles et transmet des tensions de proche en proche. Une contraction prolongée crée des points gâchette qui deviennent hyperirritables et sources d’irradiation. La notion de point gâchette. Les patients décrivent souvent une douleur locale associée à raideur et perte de mobilité.
Le tableau clinique des symptômes et signes orientant vers un syndrome myofascial du trapèze
Le clinicien s’attend à un ensemble de symptômes récurrents et typiques. La lecture attentive des plaintes oriente rapidement vers l’origine myofasciale plutôt que neurologique.
La description typique de la douleur et symptômes associés à rechercher en consultation
Le patient décrit souvent une douleur sourde qui empire en fin de journée ou après position statique prolongée. Vous notez des irradiations en casque vers l’occiput et parfois des céphalées de tension associées. Soulagement possible en quelques semaines. La qualité du sommeil se dégrade fréquemment à cause des réveils douloureux.
Les tests cliniques et critères diagnostiques utiles en cabinet pour confirmer un SDM
Le praticien privilégie la palpation pour repérer les points déclencheurs et reproduire la douleur. La limitation de l’amplitude active de l’épaule accompagne souvent la sensibilité locale. La palpation reproduit la douleur référée. Les tests simples suffisent la plupart du temps à poser le diagnostic.
| Symptôme | Signes à l’examen | Interprétation pratique |
|---|---|---|
| Douleur en casque | Hyperalgésie du trapèze supérieur | Suggère point gâchette référé |
| Céphalées de tension | Sensibilité occipitale à la palpation | Évoque implication myofasciale cervicale |
| Raideur d’épaule | Amplitude active réduite | Associe souvent déséquilibre scapulaire |
Le diagnostic différentiel et les examens complémentaires à considérer
Le praticien élimine d’abord les causes graves avant de retenir un syndrome myofascial. La checklist diagnostique évite les erreurs qui retardent la prise en charge.
Les pathologies cervico-crâniennes ou articulaires à éliminer avant de retenir un SDM
Le neurologue ou le rhumatologue doit être consulté si des signes neurologiques apparaissent. La présence d’un déficit moteur ou d’une douleur nocturne inexpliquée change la donne. La recherche d’alerte guide l’imagerie. Le bilan clinique oriente vers hernie discale arthropathie névralgie ou fibromyalgie si nécessaire.
Les examens d’imagerie et investigations complémentaires pertinents selon le contexte clinique
Le radiologue intervient quand le tableau clinique suggère une lésion structurelle. L’IRM cervicale s’impose en présence de signes neurologiques ou d’échec thérapeutique prolongé. La radiographie élimine anomalies osseuses visibles. Les tests neurophysiologiques restent utiles si la douleur évoque une souffrance radiculaire.
Les options thérapeutiques efficaces et leur niveau de preuve disponible
Le traitement commence par des mesures non invasives qui visent la fonction et la posture. La progression thérapeutique suit la réponse du patient et les données probantes.
Les interventions non invasives recommandées en première ligne avec preuves et limites
Le kinésithérapeute propose relâchement myofascial exercices et rééducation scapulaire. La continuité des exercices à domicile change souvent le pronostic en quelques semaines. La kiné restaure mouvement et contrôle. Le repos prolongé aggrave le problème plus qu’il ne le résout.
Les techniques spécialisées et invasives avec indications, efficacité et risques connus
Le médecin peut proposer dry needling ondes de choc ou injections pour les cas réfractaires. Vous constatez un bénéfice modéré à court terme pour dry needling et ondes de choc selon la littérature. Le risque d’hématome existe après ponction. La décision repose sur balance bénéfice risque et préférences du patient.
| Traitement | Niveau de preuve | Indication | Effets secondaires |
|---|---|---|---|
| Kinésithérapie et exercices | Élevé/modéré | Première intention | Faibles dépend de technique |
| Dry needling | Modéré | Points gâchette réfractaires | Douleur locale hématome |
| Ondes de choc radiales | Modéré | Douleur chronique localisée | Érythème douleur transitoire |
| Injections locales | Faible à modéré | Cas sélectionnés | Infection douleur |
Les exercices auto‑soins et protocoles pratiques à appliquer quotidiennement
Le patient obtient souvent des gains significatifs avec un programme simple et régulier. La progressivité et la fréquence sont les clés pour éviter la récidive.
Les étirements et renforcements ciblés pour diminuer tension et restaurer l’équilibre scapulaire
Le plan réaliste contient trois exercices prioritaires faciles à intégrer dans la journée. La régularité prime sur l’intensité pour éviter l’irritation du point gâchette.
- Le stretch du trapèze supérieur : 3 séries de 30 secondes.
- La rétraction scapulaire assise : 3 séries de 12 répétitions.
- Une extension cervicale contrôlée : 2 séries de 10 répétitions.
- Des élévations scapulaires avec charge légère : 3 séries de 15 répétitions.
Les auto-massages, outils et planning sur 4 semaines pour une application progressive
Le protocole sur quatre semaines combine auto-massage rouleau et balle de tennis trois à cinq fois par semaine. La montée en charge reste modérée pour éviter d’irriter le tissu myofascial. La balle cible le point gâchette précis. Vous suivez l’évolution hebdomadaire et adaptez la charge selon la douleur.
Les critères d’alerte et le pronostic pour orienter la décision de consulter un spécialiste
Le repérage des signaux d’alerte évite les complications évitables. La plupart des cas évoluent favorablement si la prise en charge est précoce et adaptée.
Les signes d’alerte qui nécessitent une consultation urgente ou une évaluation neurologique
Le patient consulte en urgence si la douleur s’accompagne de déficit moteur ou de perte sensitive. La fièvre ou une douleur progressive inexpliquée impose des examens complémentaires sans délai. Le signe neurologique rappelle l’urgence. Le délai de recherche d’aide ne doit pas être différé si l’état évolue.
Les éléments de pronostic et les stratégies de prévention à privilégier à moyen et long terme
Le suivi comprend ergonomie renforcement et bilans réguliers pour maintenir l’équilibre musculaire. La prévention passe par ajustement des postes de travail et pauses actives quotidiennes. La posture quotidienne change le risque. ce blog propose ressources et références pour approfondir et rester autonome.